Inhoud
Juveniele diabetes, nu bekend als type 1 diabetes of insuline-afhankelijke mellitus diabetes (IDDM), is een ziekte die wordt veroorzaakt doordat de alvleesklier geen insuline meer aanmaakt. Insuline is een belangrijk hormoon dat een rol speelt bij het reguleren van de hoeveelheid suiker (glucose) in het bloed en het omzetten van glucose in energie voor de cellen. Als het lichaam niet genoeg insuline aanmaakt, slaat glucose op in de bloedbaan en verhoogt het de bloedsuikerspiegel. Hoewel diabetes type 1 niet te genezen is, kunt u leren hoe u uw diabetes effectief onder controle kunt houden door een combinatie van insulinetherapie, veranderingen in levensstijl en diabeteseducatie.
Stappen
Deel 1 van 3: Insuline therapie starten

Leer de basisprincipes van insulinetherapie. Voor de meeste mensen met diabetes bevelen artsen gewoonlijk een insulinecombinatie aan die verschillende soorten insuline met verschillende werkingsduur bevat. In feite wordt de combinatie van langzaam en snelwerkende insuline als de veiligste en meest geschikte beschouwd. Snelwerkende insuline wordt gewoonlijk vóór de maaltijd ingenomen om hyperglykemie na de maaltijd te bestrijden en langzaamwerkende insuline wordt na een maaltijd gebruikt om normale bloedglucosespiegels te handhaven en hyperglykemie te voorkomen.- Insuline is onderverdeeld in vier categorieën, afhankelijk van de werkingsduur: snel, kort, gemiddeld en langzaam. Insuline glulisine, lispro en aspart behoren tot de groep van snelwerkende, normale insuline; zinkoplossing is kortwerkende insuline; Hagedorn protamine neutraal (NPH) is een matig werkende insuline; glargine en detemir zijn traagwerkende insuline.
- Insuline is verkrijgbaar in verschillende combinaties en doses. Uw arts zal de juiste insuline voorschrijven, afhankelijk van uw huidige situatie.
- Elk type insuline valt onder verschillende merken, zoals Humalog, Novolin en Lantus.

Overweeg verschillende vormen van insulinetherapie. Momenteel zijn er vier vormen:- Regime twee keer per dag: Gebruik voor maaltijden 2 doses insuline en 1 dosis voor het avondeten. NPH wordt vaak ingenomen met kort- of kortwerkende insuline in doses die zijn afgestemd op de specifieke behoeften.
- Gemengde modus: Dit regime omvat NPH en kortwerkende insuline voor het ontbijt, gevolgd door kort- of snelwerkende insuline voor het avondeten, en NPH voor het slapengaan. Dit regime helpt hyperglykemie in de vroege ochtend en nacht te voorkomen.
- Multi-dosis injectie dagelijks of (MDI)Dit regime omvat het één of twee keer per dag injecteren van langzaamwerkende insuline, zoals detemir of glargine, naast snelwerkende insuline vóór de maaltijd, aanpassing voor de inname van koolhydraten bij elke maaltijd en vervolgens voor glucosespiegels. haar in bloed na een maaltijd.
- Continue subcutane insuline-infusie (CSII): Dit is een vorm van continue langzaamwerkende insuline-infusie met een insulinepomp op batterijen gedurende 24 uur met een variabele snelheid en een insulinepil voor elke maaltijd. Als de bloedsuikerspiegels hoger zijn dan normaal, kan de dosering worden verhoogd. Dit type apparaat is best handig; ze kunnen maximaal een uur worden gepauzeerd of op verzoek opnieuw worden gestart. Patiënten kunnen de insulinedosering zelf aanpassen aan het koolhydraatniveau van de maaltijd en de calorie-inname.

Let op complicaties van insulinetherapie. Als u insuline gebruikt, loopt u altijd een hoog risico op de volgende complicaties:- Hypoglykemie Er treden problemen op wanneer de bloedsuikerspiegel onder 54 mg / dl daalt. Het resultaat is hartkloppingen, hartkloppingen, misselijkheid, braken, overmatig zweten en rillingen. Als deze symptomen worden genegeerd en de bloedsuikerspiegel daalt tot onder 50 mg / dl, kunt u last krijgen van vermoeidheid, hoofdpijn, spraakproblemen, prikkelbaarheid en verwardheid. Als de symptomen de symptomen blijven negeren, kunt u het bewustzijn verliezen en stuiptrekkingen krijgen. Insuline-afhankelijke patiënten dienen glucose of vruchtensap bij zich te hebben, aangezien slechts 15 g glucose voldoende is om hypoglykemie te neutraliseren en u te helpen zich beter te voelen.
- Insuline-allergie De effecten van een allergische reactie kunnen een rode uitslag op de injectieplaats zijn of een gevaarlijke overgevoeligheidsreactie, anafylaxie genaamd (hoewel dit een zeer zeldzaam geval is). Allergische reacties komen vaak voor bij menselijke insuline, die in een laboratorium wordt gesynthetiseerd om insuline in het menselijk lichaam te repliceren; Meestal kan deze reactie onder controle worden gehouden met antihistaminica of corticosteroïden.
- Insuline-resistentie Deze aandoening is vrij zeldzaam vanwege de hoge detectie van pure insuline. In het verleden was het lichaam in staat antistoffen aan te maken tegen insuline. Als gevolg hiervan moet de patiënt de insulinedosis met een hoge frequentie verhogen.
Gebruik normale insulinedoses. Jeugddiabetes vereist insuline-injecties of -pompen; Orale medicatie is niet de juiste keuze. Om uw dagelijkse diabetes effectief te beheersen, moet u uw bloedsuikerspiegel zelf controleren met insuline-injecties (om het bewijs van hypoglykemie in evenwicht te brengen).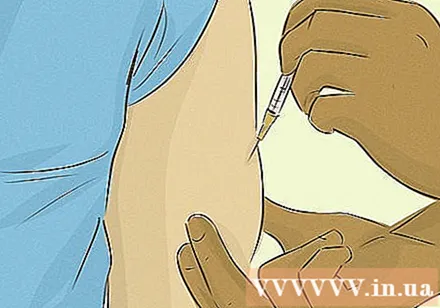
- Voor de injectiemethode gebruikt u een naald en spuit of een insulinepen om medicatie onder de huid te injecteren. Naalden zijn er in verschillende maten waaruit u kunt kiezen die het beste bij u passen.
- Bij de insulinepompmethode draag je een apparaat ter grootte van een mobiele telefoon buiten je lichaam. Een buis die insuline verbindt met een katheter die onder de huid van uw buik is bevestigd. De pomp is geprogrammeerd om de juiste dosis insuline af te geven. Als alternatief kunt u een draadloze pomp gebruiken.
- De insulinebehoefte wordt bepaald op basis van criteria zoals gewicht, leeftijd, de hoeveelheid koolhydraten per maaltijd, lichamelijke activiteit en hypoglykemie als gevolg van een lage bloedsuikerspiegel.
- De totale dagelijkse insulinedosis kan variëren van 0,5 tot 1 eenheid / kg / dag, afhankelijk van leeftijd, geslacht, body mass index en het type behandeling (onderbroken of continu). Het hangt allemaal af van de patiënt. Raadpleeg uw arts en / of diabetestherapeut om de juiste dosering en wijze van medicatietoediening te bepalen.
Begrijp hoe en wanneer u uw bloedglucosewaarden moet controleren. Voor een effectieve diabetescontrole heeft u regelmatige zelfcontrole nodig. Alle type 1-diabetici moeten weten hoe ze hun bloedglucosespiegels thuis zelf kunnen controleren en registreren met een glucosemonitor om hun insulinedosis dienovereenkomstig aan te passen. Dit is waar u met uw arts over moet praten.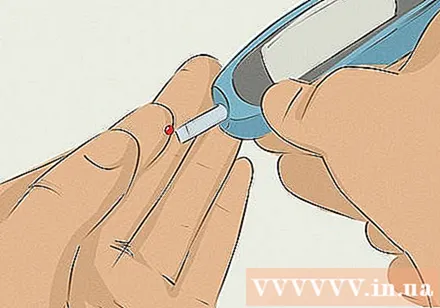
- U moet uw bloedglucosespiegel minstens vier keer per dag of vaker controleren en noteren; De American Diabetes Association beveelt aan om te testen voordat u gaat eten, slapen, sporten en autorijden.
- Om uw bloedsuikerspiegel te controleren, kunt u een continue glucosemeter (CGM) gebruiken, deze op uw lichaam bevestigen en een scherpe naald onder de huid gebruiken om uw bloedglucosespiegel om de paar minuten te controleren. Dit is een van de nieuwste innovaties op het gebied van bloedglucosemeting.
- U kunt echter ook een traditionele bloedglucosemeter gebruiken, die een meetplaat aan een klein apparaat bevestigt. Gebruik vervolgens een naald om het bloed uit uw vingertoppen te halen en plaats deze op de meetplaat en wacht tot de bloedglucosemeting op het scherm verschijnt.
Herken normale bloedsuikerspiegels. Bij diabetes type 1 moet u uw glucosespiegel constant in de gaten houden om er zeker van te zijn dat uw lichaam goed werkt. Vervolgens moet u bepalen hoe de bloedglucosespiegel gemiddeld is en niet te hoog of te laag. Hier is wat u moet weten:
- In uw dagelijks leven en bij routinematige controle dient u uw bloedsuikerspiegel op peil te houden voor het eten van 70-130 mg / dl. Na het etenU moet uw bloedsuikerspiegel onder de 180 mg / dl houden.
- In de HbA1c-testresultaten moet de hemoglobineglucosereactie minder dan 7% zijn.
- Houd er echter rekening mee dat de artsen van de American Association of Clinical Endocrine Disorders (AACE) beweren dat normale bloedsuikerspiegels afhangen van de individuele patiënt (leeftijd, beroep, liefde). fysieke conditie, gezinsondersteuning, etc.). Als de patiënt bijvoorbeeld een hart- en vaatziekte, aanhoudende hypoglykemie, neuropathie of middelenmisbruik heeft, kan de arts hogere bloedsuikerspiegels voorschrijven, zoals de concentratie van een donkere hemoglobinereactie. is 8% en het glucosegehalte voor het eten is 100-150 mg / dl.
Deel 2 van 3: Wijzigingen in levensstijl
Begrijp het belang van preventieve maatregelen. De diagnose diabetes type 1 kan moeilijk te accepteren zijn. Als u echter preventieve maatregelen neemt, zelfs nadat u een diagnose heeft gesteld, kunt u uw levensstijl gemakkelijk aanpassen aan uw toestand. Hoewel u deze aanpak niet heeft om de ontwikkeling van diabetes type 1 te voorkomen, kunt u toch regelmatig zorgen en behandelen om complicaties te voorkomen en de snelheid waarmee de ziekte vordert te verminderen.
- Zoals het gezegde luidt: "Voorkomen is beter dan genezen." Met insulinetherapie, dieetmonitoring en gezonde leefgewoonten kunt u met diabetes leven en de ontwikkeling van ernstige complicaties, zoals hart- en vaatziekten of mentale schade, voorkomen. menstruatie, nier en ogen (inclusief blindheid).

Maaltijdplan. Voor een effectieve bloedsuikerspiegel moet u de voedselinname en eetfrequentie consequent aanpassen en een evenwicht bewaren met de insulinedosering. Het soort voedsel en de timing van elke maaltijd spelen een belangrijke rol bij het voorkomen van hyperglykemie en hypoglykemie als gevolg van een tekort aan glucose in het bloed.- Eet altijd kleine maaltijden met tussenpozen van twee tot drie uur om hypoglykemie te voorkomen. Wijs dagelijkse caloriebehoeften toe, zoals 20% voor het ontbijt, 35% voor de lunch, 15% voor het avondeten en 30% voor het avondeten.

Gezond eten. Het juiste diabetesregime bevat weinig calorieën, suiker, verzadigd vet, cholesterol en koolhydraten. Hier zijn enkele handige tips:- Consumeer dagelijks 180-240 g proteïne. De portie van 85 g is het equivalent van een pak kaarten, dus eet twee porties of ongeveer in uw dagelijkse regime. Eieren, mager vlees, kip zonder vel, vis, sojabonen, tofu, noten, peulvruchten, melk en zuivelproducten zijn allemaal eiwitrijk voedsel.
- Eet veel vezelrijk voedsel, zoals hele haver, pruimen, groene groenten, spinazie, rode bonen, selderij, bonen en bessen.
- Vermijd bewerkte voedingsmiddelen die suikers en conserveermiddelen bevatten, zoals jam, siroop, ijs, koekjes, gebak, brood, enz.
- Vervang geraffineerde koolhydraten, zoals geraffineerd meel, witbrood en gemalen rijst door complexe koolhydraten zoals volkoren brood, volkoren granen en bruine rijst. Je kunt ook papaja, appels, bananen en peren eten.
Fysieke activiteit. Praktijk medium heeft het effect van het verbeteren van de effectiviteit van insuline door het metabolisme van het lichaam en het metabolisme van vetten en koolhydraten te stimuleren. Je kunt 's ochtends en' s avonds een half uur wandelen en deelnemen aan recreatieve activiteiten zoals dansen, yoga, zwemmen of wandelen. Krijg driemaal per week 150 minuten matige cardio- en weerstandstraining (zoals gewichtheffen).- Het is echter belangrijk om overtraining te voorkomen. Anders kan het leiden tot gevaarlijke hypoglykemie. Verhoog geleidelijk uw fysieke activiteitsniveau om het vermogen van uw lichaam om te volharden te controleren. U moet ook uw arts raadplegen voordat u met een trainingsregime begint.
- Drink veel water zodat uw lichaam niet uitdroogt, en houd de suikerspiegel onder controle voor en na het sporten. Lichamelijke activiteit verlaagt de bloedsuikerspiegel, dus het is belangrijk om de insuline vóór de training met 20-30% te verlagen. Insuline is sneller actief op de injectieplaats dan insuline die door het lichaam wordt aangemaakt, dus houd rekening met het insulinegehalte. Zoals hierboven vermeld, dient u uw arts te raadplegen voor enkele tips om de bloedsuikerspiegel onder controle te houden tijdens het sporten.
- Insuline-afhankelijke patiënten die zware inspanning nodig hebben, dienen insuline te injecteren in gebieden buiten de actieve spiergroep.
Geef prioriteit aan lichaamshygiëne. Dit is een zeer belangrijke factor voor patiënten met diabetes type 1, met name de hygiëne van de huid, tanden en voeten. Ontsteking in deze gebieden kan de insulinebehoefte verhogen, dus u zult de dosis dienovereenkomstig moeten aanpassen. Zolang u echter een goede hygiëne en een goede gezondheid handhaaft, kunt u de ontsteking onder controle houden.
- Neem een douche na lichamelijke inspanning. Maak altijd schoon en houd de huid onder uw armen, rug, geslachtsdelen en voeten droog.
- Controleer uw voeten regelmatig en behandel verwondingen en blaarvorming onmiddellijk. Uw been moet van voldoende bloed worden voorzien en regelmatig worden gemasseerd.
- Breng een vochtinbrengende crème aan voor een droge en jeukende huid om infectie door krabben te voorkomen.
- Behandel steenpuisten, puistjes of dermatitis onmiddellijk. U kunt antiseptische middelen en waterstofperoxide gebruiken om de wond thuis schoon te maken, maar als u zwelling, afscheiding of koorts heeft, moet u uw arts raadplegen om een antibioticum voor te schrijven.
- Diabetes type 1 leidt vaak tot terugkerende vaginale schimmelinfecties bij vrouwen en tot dermatitis in het algemeen. Voorkom infecties door schoon, katoenen ondergoed te dragen en uw geslachtsdelen schoon en droog te houden. Draag onmiddellijk vuile kleding en badpakken om te voorkomen dat bacteriën in het genitale gebied groeien.
Geef ongezonde en verslavende gewoonten op. Stoppen met roken, alcohol, kauwen op tabak, middelenmisbruik en andere vormen van verslaving. Elk gebruik, inademing of blootstelling aan deze stoffen kan leiden tot onvoorziene schommelingen in de bloedsuikerspiegel. U mag uw gezondheid niet in gevaar brengen.
- Bovendien hebben alcohol, tabaksrook en andere drugs veel meer nadelige effecten op de lichamelijke en geestelijke gezondheid dan verergering van diabetes. U moet overwegen te stoppen met medicijnen en medicijnen om uw algehele gezondheid en welzijn te garanderen.
- U hoeft niet te stoppen met alcohol, maar het moet worden beperkt omdat het uw bloedsuikerspiegel kan verhogen of verlagen, afhankelijk van de mate van absorptie en het voedsel dat u eet. Drink met mate (één tot twee drankjes per dag) en bij de maaltijden.
Stress verminderen. De sleutel tot het op een gezonde manier omgaan met diabetes is effectief stressmanagement. Dit komt omdat hormonen die door het lichaam worden aangemaakt als reactie op stress de effectieve werking van de insuline die u gebruikt, kunnen aantasten. Hierdoor ontstaat een vicieuze cirkel van stress en teleurstelling met ernstige gevolgen voor diabetes.
- Neem pauzes om dingen te doen die u leuk vindt, zoals lezen, tijd doorbrengen met het gezin of tuinieren.
- Gebruik ontspanningstechnieken, waaronder ademhalingsoefeningen, yoga, meditatie en progressieve ontspanningstherapie. U kunt ademhalingsoefeningen doen door te zitten of te liggen en uw handen en voeten te ontspannen. Haal diep adem en adem krachtig uit totdat alle lucht is verdreven. Adem in en weer uit en ontspan je spieren langzaam terwijl je uitademt. Doe de oefeningen minstens 10 minuten per dag.
- Een andere ontspanningstechniek is lichaamsbeweging. U kunt ontspannen door uw lichaam te bewegen, zoals rondrennen, strekken en uzelf schudden.
Laat u regelmatig controleren. Diabetes is een andere slopende ziekte die niet goed wordt gecontroleerd en behandeld. Naast een gezonde levensstijl, moet u een controle plannen om te beoordelen hoe goed uw lichaam reageert op diabetes en vroegtijdig ingrijpen om complicaties te voorkomen.
- Naast het elke dag controleren van uw bloedsuikerspiegel, heeft u twee tot vier keer per jaar een A1c-test nodig om uw diabetesbeheersingsniveau te beoordelen. De HbA1c-test (geglyceerd hemoglobine) geeft informatie over uw glucosespiegel in de afgelopen twee tot drie maanden door het percentage bloedsuikerspiegel plus hemoglobine in het bloed te meten. Dit is het zuurstofdragende eiwit in rode bloedcellen. Hoe hoger uw bloedsuikerspiegel, des te meer suiker wordt aan de hemoglobine gebonden. Deze test is de standaardtest voor het beoordelen, beheren en onderzoeken van diabetes.
- U moet uw ogen elk jaar laten testen en controleren op serumcreatinine (verspilling van spiermetabolisme) om te screenen op diabetische retinopathie, een retinopathie die visusstoornissen of -verlies kan veroorzaken. , en nierziekte.
- U moet uw lipide en bloeddruk vier keer per jaar laten controleren op hartaandoeningen, indien aanwezig.
- Tetanusvaccin wordt ook aanbevolen vanwege het hoge risico op infectie bij dagelijkse insuline-injecties en verminderde wondgenezing.
- Zorg ervoor dat u alle vaccinaties krijgt. Krijg een jaarlijkse griepprik en een vaccin tegen longontsteking. De Centers for Disease Control and Prevention beveelt ook hepatitis B-vaccinatie aan als u niet bent gevaccineerd en diabetes type 1 of type 2 heeft. U moet volledig worden gevaccineerd omdat een hoge bloedsuikerspiegel uw immuunsysteem kan verzwakken. Vertalen.
Rust jezelf uit. Beheers technieken om met hypoglykemie om te gaan als deze zich voordoet, vooral buiten. Het is belangrijk om te weten dat hypoglykemie levensbedreigend kan zijn en dat u stappen moet ondernemen om u voor te bereiden op problemen met de bloedsuikerspiegel.
- Draag suikertabletten, snoep of vruchtensap in uw tas en gebruik deze bij tekenen van hypoglykemie.
- Neem een kaart mee met informatie over hypoglykemie en de behandeling ervan. Voer de telefoonnummers van de therapeut en geliefde in. Als u gedesoriënteerd en duizelig wordt, vertelt deze kaart anderen wat ze moeten doen en wie ze moeten vertellen.
- U kunt ook een label of armband dragen die u identificeert als diabetespatiënt. Dit helpt anderen u te identificeren en u te helpen indien nodig.
Deel 3 van 3: Ontwikkel uzelf
Begrijp diabetes type 1. Bij type 1 diabetici hebben de β (bèta) cellen van de alvleesklier niet het vermogen om voldoende insuline aan te maken en diabetes type 1 te veroorzaken. Het lichaam maakt antilichamen aan die automatisch de insuline vernietigen die cellen produceert. Bètacellen en soms pancreaseilandjes, het deel van de alvleesklier dat endocriene cellen bevat. Bij afwezigheid van insuline hoopt glucose zich op in de bloedbaan en verhoogt het de bloedsuikerspiegel.
- Type 1-diabetes kan theoretisch op elke leeftijd ontstaan, maar komt meestal voor bij mensen onder de 30 jaar en is de meest voorkomende vorm van jeugddiabetes. Type 1-diabetes vereist levenslange insulinetherapie om in leven te blijven. Momenteel is er geen andere remedie. Er worden echter nog veel onderzoeken gedaan en langdurige behandelingen of behandelingen, zoals kunstmatige alvleesklier en pancreas- of eilandceltransplantatie.
Herken de tekenen en symptomen van diabetes type 1. In het begin veroorzaakt jeugddiabetes een milde ziekte die wordt verward met een andere. Symptomen ontwikkelen zich echter vaak snel in golven en moeten onmiddellijk worden gediagnosticeerd en behandeld, aangezien diabetes type 1 in de loop van de tijd ernstig is geworden en kan leiden tot ernstige gezondheidsproblemen, zoals nierfalen, coma en zelfs de dood. Raadpleeg uw arts als u een van de volgende symptomen opmerkt:
- Vaak dorst hebben en vaak plassen, vooral 's nachts
- Zich zwak voelen zonder reden
- Gewicht verloren
- Visie verandert
- Terugkerende schimmelinfectie
- Constante honger
Begrijp dat diabetes een ernstige ziekte is. Artsen raden om dezelfde reden altijd een strakke bloedsuikerspiegel aan. Zelfs een milde hyperglykemie is noodzakelijk om een arts te raadplegen, aangezien u de schade kunt negeren totdat de ziekte vordert. Een strakke controle van de bloedsuikerspiegel is dus een must.
- Je zou kunnen denken: "Als ik me goed voel en mijn bloedsuikerspiegel net iets hoger is dan normaal, wat is er dan ernstig?" Dit zijn normale gevoelens voor diabetici, maar ze moeten worden veranderd. Diabetes is de sluipmoordenaar; Hoge bloedsuikerspiegels kunnen bloedvaten beschadigen en veel organen aantasten (voornamelijk het netvlies (retinopathie), de nieren (nierziekte) en de hartspier (chronische onverklaarde hartziekte).
- Streef naar een gezond en gelukkig leven door toe te geven dat deze ziekte gevaarlijk is, maar kan worden beheerd met effectieve behandelingen en aanpassingen van de levensstijl.
Herken de symptomen van diabetische ketoacidose. Dit is een ernstige diabetescomplicatie die wordt veroorzaakt doordat het lichaam een grote hoeveelheid zuur in het bloed produceert, ketonen genaamd, om vet om te zetten in energie door niet genoeg insuline te produceren. Alle patiënten met diabetes type 1 moeten thuis leren testen op ketonen in hun urine (hoge zuurgraad, geen vaste vorm) met in de handel verkrijgbare reagensstrips. Reagensvlokken zijn directe methoden om op ziekten te testen, omdat ze een concentratie ketonen in de urine kunnen aantonen. U kunt zich echter bewust zijn van andere symptomen van diabetische ketoacidose, zoals:
- Hyperglykemie
- Dorstig
- Vaak plassen
- Misselijkheid en overgeven
- Buikpijn
- Zwakte, vermoeidheid of braken
- Kortademigheid
- Wazig zicht
- Moeite met concentreren
- Als u een van de bovenstaande symptomen opmerkt, moet u de eerste hulp bellen voor opname in het ziekenhuis en voor behandeling. U moet de juiste dosis insuline innemen terwijl u op hulp wacht.
Ken de symptomen van hypoglykemie. Tijdens insulinetherapie kan hypoglykemie optreden bij verminderde voedselinname, braken, maaltijden overslaan, overtraining of wanneer de insulinedosis wordt verhoogd. Zonder snelle behandeling kan een persoon met hypoglykemie het bewustzijn verliezen, dus let op de volgende symptomen:
- Delirium
- Rillen
- Duizeligheid
- Verward
- Zweet
- Ernstige hoofdpijn
- Wazig zicht
- Snelle of onregelmatige hartslag
- Merk op dat bètablokkers die worden gebruikt om hartaandoeningen zoals angina pectoris te behandelen, andere symptomen van hypoglykemie kunnen omvatten, behalve zweten.
- Als u een van de bovenstaande symptomen ervaart, moet u een suikerhoudende substantie eten of drinken, zoals vruchtensap of een suikerpil. Slechts 15-20 g zoetstof heeft een tijdig effect. Controleer uw bloedsuikerspiegel 15 minuten later en als deze nog steeds laag is, kunt u nog eens 15-20 gram zoetstof nemen en een ambulance bellen.
Advies
- Hoewel diabetes niet volledig kan worden genezen, zijn de technologie en de behandeling nu zodanig ontwikkeld dat type 1 diabetici een gelukkig en gezond leven leiden als ze weten hoe. controle over uw status.
- Overweeg om lid te worden van een steungroep voor patiënten met diabetes type 1. De steungroep heeft twee vormen van online en persoonlijk contact.
- Houd er rekening mee dat er nog steeds onderzoeken lopen die de manier vinden om diabetes type 1 te behandelen.
Waarschuwing
- Overleg altijd met uw arts hoe u diabetes type 1 het beste kunt behandelen. Uw arts kan bespreken om een behandelplan op te stellen dat medische interventies en aanpassingen van levensstijl aan uw kenmerken, omstandigheden en diagnose omvat.