Schrijver:
Monica Porter
Datum Van Creatie:
22 Maart 2021
Updatedatum:
1 Juli- 2024
Inhoud
Chronische obstructieve longziekte is de algemene term die wordt gebruikt om progressieve longziekten zoals chronische bronchitis en emfyseem te beschrijven. Progressieve longziekte is een aandoening die na verloop van tijd erger wordt. Volgens statistieken stierven in 2012 wereldwijd meer dan 3 miljoen mensen aan chronische obstructieve longziekte in 2012, goed voor 6% van alle sterfgevallen wereldwijd. Momenteel wordt geschat dat chronische obstructieve longziekte 24 miljoen Amerikanen treft, van wie de helft symptomen van chronische obstructieve longziekte heeft zonder het te weten. Door deze eenvoudige stappen te volgen, krijgt u een beter begrip van chronische obstructieve longziekte en kunt u een diagnose stellen.
Stappen
Deel 1 van 3: Herken de symptomen
Ga naar de dokter. De beste manier om chronische obstructieve longziekte (PTNMT) te bestrijden, is om uw arts te raadplegen voordat de symptomen optreden. Dit komt omdat de symptomen meestal pas verschijnen als de longen aanzienlijk zijn beschadigd. De beste manier van handelen is om medische hulp in te roepen als u lange tijd rookt of in een risicogroep zit.
- Labosymptomen worden minder vaak gedetecteerd omdat ze geleidelijk beginnen en na verloop van tijd vorderen. De patiënt heeft ook de neiging om veranderingen in levensstijl aan te brengen, bijvoorbeeld door minder actief te zijn, om kortademigheid te beperken en te verbergen, in plaats van een diagnose te krijgen.
- U moet medische hulp inroepen als u zich in een risicogroep bevindt en symptomen heeft zoals chronische hoest, kortademigheid of piepende ademhaling.

Pas op voor te veel hoesten. Als u eenmaal heeft vastgesteld dat u een risicogroep bent, kunt u uw symptomen gaan observeren. Symptomen beginnen meestal licht, maar worden ernstiger naarmate de ziekte vordert. U moet voorzichtig zijn als u overmatige hoestsymptomen heeft, die gewoonlijk 's ochtends erger worden en maanden of zelfs jaren aanhouden. U kunt ook een kleine hoeveelheid geel of helder slijm ophoesten, omdat EP kan leiden tot een verhoogde slijmproductie.- Het roken van sigaretten verlamt trilharen (kleine haartjes) in de luchtwegen. Deze aandoening vermindert de hoeveelheid slijm die uit de longen wordt verwijderd en veroorzaakt veel hoesten (hoesten als mechanisme om de slijmproductie te verminderen). Dik slijm is ook moeilijker schoon te maken.

Pas op voor kortademigheid. Een belangrijk symptoom van EP is kortademigheid, vooral tijdens lichamelijke activiteit. Kortademigheid of ademhalingsmoeilijkheden kunnen het meest voor de hand liggende symptoom van EP zijn, omdat het minder vaak voorkomt, terwijl hoesten door vele andere redenen kan worden veroorzaakt. Kortademigheid is als gebrek aan lucht of naar adem happen, en zal erger worden naarmate de ziekte vordert.- U kunt het ook moeilijk vinden om te ademen als u rust of als u niet te veel doet. In dat geval heeft u waarschijnlijk zuurstof nodig naarmate de ziekte voortschrijdt.

Luister naar piepende geluiden. Piepende ademhaling is een van de symptomen van EP. Piepende ademhaling betekent het geluid als een hoog gefluit tijdens het ademen. Symptomen treden op bij sommige mensen met EP, vooral bij zware lichamelijke inspanning of wanneer de symptomen verergeren. Abnormale ademhaling wordt meestal het beste gehoord bij uitademing.- Bronchospasme of een afname van de diameter van de luchtwegen of verstopping van slijm die dit kenmerkende longgeluid veroorzaakt.
Voel hoe de borst verandert. Naarmate PTE vordert, voelt u uw borstkas opzwellen (borstholte), vooral wanneer u de borstkas visueel onderzoekt. De vergrote borst veroorzaakt door de uitpuilende longen zorgt ervoor dat de ribben uitzetten om de overtollige lucht op te vangen, waardoor de borst een tonachtig uiterlijk krijgt.
- U kunt ook symptomen van angina pectoris krijgen, waaronder pijn of ongemak tussen uw bovenbuik en nek. Hoewel het een teken kan zijn van veel aandoeningen, zijn angina pectoris die gepaard gaat met hoesten en piepende ademhaling tekenen van EP.
Herken fysieke veranderingen. Naarmate PTE vordert, kunt u enkele fysieke veranderingen voelen. De lippen en het nagelbed kunnen bleek worden door een laag zuurstofgehalte in het bloed (hypoxemie). Hypoxemie kan een gevolg zijn van EP en u heeft waarschijnlijk zuurstof nodig.
- Mensen kunnen ook onbedoeld en vaak in een vergevorderd stadium van de ziekte afvallen. Naarmate het EP vordert, heeft de patiënt nog meer energie nodig om te ademen. PTE haalt essentiële calorieën uit het lichaam die moeten worden gebruikt om de gezondheid te behouden.
- Mensen met lange tijd EP kunnen symptomen krijgen van zwelling in de voeten, benen of zwelling van de aderen in de nek.
Deel 2 van 3: Diagnose van chronische obstructieve longziekte (PTNMT)
Laat een longfunctietest uitvoeren. Tijdens de diagnosesessie begint uw arts met longfunctietesten. Spirometrie (de meest voorkomende longfunctietest) is een eenvoudige, niet-invasieve test die de hoeveelheid lucht meet die de longen kunnen vasthouden en de snelheid waarmee ze uitademen. De spirometrietest helpt bij het opsporen van EP voordat er symptomen optreden, die kan worden gebruikt om de progressie van de ziekte te volgen en de effectiviteit van de behandeling te controleren.
- De spirometrietest kan worden gebruikt om stadiëring te bepalen of de ernst van EP te beoordelen. Stadium 1 is een milde ziekte, dwz maximaal expiratoir volume (FEV1)> 80% van de voorspelling. In dit stadium merkt de patiënt mogelijk geen abnormale longfunctie.
- Stadium 2 is een matige ziekte, dwz de FEV1 bedraagt 50-79%.Dit is het stadium waarin de meeste mensen medische hulp zoeken als ze symptomen opmerken.
- Stadium 3 is een ernstige ziekte, dwz de FEV1-index is 30-49%. Stadium 4 (het laatste stadium) is een labyrintziekte in een zeer ernstig niveau, met een FEV1-index <30%. In dit stadium neemt de kwaliteit van leven van de patiënt af en kunnen de symptomen levensbedreigend zijn.
- Dit stadiëringssysteem heeft een beperkte waarde bij het voorspellen van labyrintsterfte.
- Bovendien kan uw arts andere tests aanbevelen, zoals bloedtesten, sputumtesten, zuurstofverzadigingstests, harttesten of longfunctietesten tijdens het lopen.
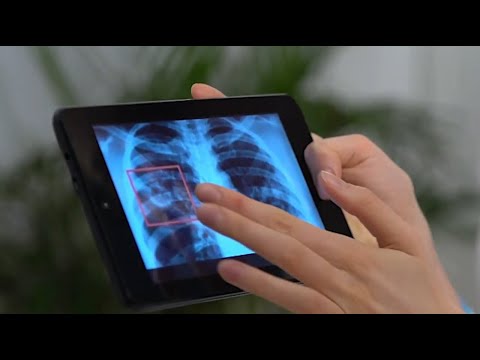
Ontvang een thoraxfoto (CXR). Uw arts kan ook een röntgenfoto van de borst maken. Röntgenfoto's op de borst tonen afwijkingen bij ernstige EP, maar vertonen mogelijk geen matige veranderingen in 50% van de gevallen. Typische resultaten van een röntgenfoto van de borst zijn onder meer uitpuilen van de longen, vlakheid van de diafragmatische boog en een afname van longvaten wanneer ze naar de periferie van de longen migreren.
- Röntgenfoto's op de borst kunnen helpen bij het bepalen van perforatie en kunnen worden gebruikt om andere longproblemen en hartfalen uit te sluiten.
Laat een CT-scan maken. Borst-CT is een andere methode die helpt bij het diagnosticeren van labyrintische aandoeningen. Een CT-scan kan nuttig zijn bij het detecteren van perforaties en om te bepalen of een operatie geschikt voor u is. Uw arts kan ook een CT-scan uitvoeren om op longkanker te screenen (hoewel dit in de geneeskunde niet consequent wordt gebruikt).
- Een CT-scan op de borst mag niet regelmatig worden gebruikt om een diagnose van arbeid te stellen, en mag alleen worden gebruikt als andere methoden niet effectief zijn.
Arteriële bloedgas (ABG) concentratieanalyse. Uw arts zal waarschijnlijk het ABG-niveau analyseren. Dit is een bloedtest die het zuurstofgehalte in het bloed meet met behulp van een bloedmonster uit een slagader. Testresultaten kunnen de ernst van de tbc-ziekte aantonen en hoe goed de ziekte in uw geval wordt beïnvloed.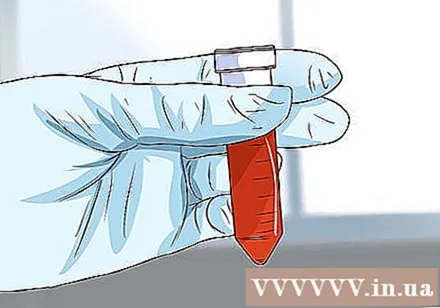
- ABG-analyse kan ook worden gebruikt om te bepalen of u zuurstoftherapie nodig heeft.
Deel 3 van 3: Chronische obstructieve longziekte begrijpen
Meer informatie over chronische obstructieve longziekte (PTNMT). De laboratoriumomgeving omvat twee hoofdziekten: bronchitis en emfyseem. Er is een soort bronchitis op korte termijn, en chronische bronchitis is een van de belangrijkste ziekten die chronische obstructieve longaandoeningen veroorzaken. Chronische bronchitis wordt gedefinieerd door een hoest die minstens 3 maanden per jaar en twee opeenvolgende jaren aanhoudt. Chronische bronchitis veroorzaakt ontstekingen en verhoogt de productie van slijm in de bronchiën of luchtwegen die lucht naar de longen voeren. Dit proces kan de luchtwegen blokkeren, wat kan leiden tot ademhalingsmoeilijkheden.
- Pneumothorax (een andere ziekte in de term chronisch obstructief pulmonaal) wordt gedefinieerd door het uitpuilen van de longblaasjes of luchtzakjes in de longen en de vernietiging van de airbagwand. Uiteindelijk zal de ziekte leiden tot een afname van de gasuitwisseling in de longen, waardoor het moeilijk wordt voor de persoon om te ademen.
Begrijp de reden. Laboratoriumziekte wordt veroorzaakt door langdurige blootstelling aan een stimulerend middel dat de longen beschadigt. Tot nu toe wordt sigarettenrook beschouwd als de meest voorkomende oorzaak van EP. Inademing van passief roken en luchtverontreiniging dragen ook bij aan EP.
- Sigaren-, pijp- en marihuana-rokers lopen ook een hoog risico op EP.
- Indirect roken betekent het inademen van de rook in de lucht die door een roker wordt uitgestoten.
- Mensen met astma, vooral als ze roken, lopen een groter risico om EP te ontwikkelen.
- Er zijn veel andere zeldzame ziekten, vooral bindweefselaandoeningen, die verband houden met EP. Deze aandoeningen omvatten alfa-1-antitrypsinedeficiëntie (een genetische aandoening die resulteert in lagere niveaus van een specifiek longbeschermend eiwit) en vele andere aandoeningen zoals het Marfan-syndroom en het Ehlers-Danlos-syndroom.
Begrijp de risicofactoren uit de omgeving. Mensen die in de omgeving werken, moeten worden blootgesteld aan te veel stof, chemicaliën en gas hebben een hoog risico op EP. Langdurige blootstelling aan deze schadelijke stoffen op de werkplek kan irritatie en longontsteking veroorzaken. Stof van hout, katoen, steenkool, asbest, silica, talkpoeder, graan, koffie, pesticiden, enzym- of medicijnpoeder, metalen en glasvezel kan longschade veroorzaken en het risico op ziekten vergroten. PTNMT.
- Rook van metalen en andere stoffen kan ook het risico op EP vergroten. Banen waarbij u aan veel giftige stoffen wordt blootgesteld, zijn onder meer lassers, smelterijen, ovenwerk, aardewerk, plastic en rubberproductie / -behandeling.
- Blootstelling aan gassen zoals formaldehyde, ammoniak, chloor, zwaveldioxide, O3 en stikstofoxiden verhoogt ook het risico op EP.
Waarschuwing
- Raadpleeg onmiddellijk uw arts als uw hoest niet weggaat of vaak terugkeert, kortademigheid, pijn of beklemming op de borst of piepende ademhaling.
- Het roken van sigaretten kan zowel het risico als de ernst van EP vergroten. Bespreek daarom met uw arts hoe u kunt stoppen met roken.